Troubles psycho-sociaux et travail
Quelle est la réalité des répercussions du travail sur la santé mentale ?
Toutes les données épidémiologiques disponibles permettent de considérer qu’il existe des associations importantes entre des expositions professionnelles à caractère psycho-social et la santé mentale et nombre d’études s’accordent sur la nature causale de ces liens[1].
Selon l’agence européenne pour la santé et la sécurité au travail (EU-OSHA) 28% ses travailleurs européens seraient exposés à au moins un facteur susceptible d’affecter de manière défavorable leur bien être mental. 50 à 60% des journées de travail perdues en Europe ont un lien avec le stress au travail [2].
Dans le programme SAMOTRACE [3], système de surveillance épidémiologique dédié aux problèmes de santé mentale au travail, sur un échantillon de 6056 salariés tirés au sort, occupant leur emploi depuis plus de 6 mois et couvrant un large ensemble de professions, moyenne d’âge 41 ans, la prévalence du mal être est de 24% chez les hommes et 37% chez les femmes.
Selon les résultats de l’enquête SUMER (Surveillance médicale des expositions aux risques professionnels) pilotée depuis 1987 par le Ministère du Travail un salarié sur quatre estime avoir par le passé subi au moins une fois un comportement hostile dans le cadre de son travail et 17% estiment en subir dans leur emploi actuel : comportements méprisants (ridiculisation en public, propos désobligeants), non reconnaissance du travail (critiques injustes, charges inutiles ou dégradantes, sabotage), atteintes à caractère dégradant touchant à la dignité, agressions physique ou verbales, surtout chez les postiers, employés de banque, agents de sécurité ou professionnels de santé.
Les femmes déclarent un peu plus souvent faire face à des comportements hostiles ou méprisants [4].
Références:
Qualité de la preuve: niveau 3 (données observationnelles)
Mots clés: Santé au travail - troubles psycho sociaux [Occupational Health - psychosocial factors]
Quels sont les facteurs de risque de souffrance psycho-sociale en lien avec le travail?
Le déséquilibre exigences/effort/récompense est significativement associé au mal être quels que soient le sexe et les catégories professionnelles [1].
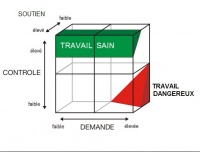
Dans le modèle de Karasek, l’un des plus utilisés dans les recherches sur la santé au travail, les situations à risque pour la santé sont celles où les exigences pour le travail sont importantes, la demande psychologique forte, les ressources disponibles dans le travail pour y faire face insuffisantes et la latitude décisionnelle faible. Les femmes, les ouvriers et les employés sont les plus exposés [2].
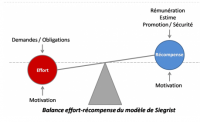
Le modèle de Siegrist [3,4] qui le complète repose sur l’équilibre entre les efforts consentis par l’individu pour son travail et les gratifications attendues en retour qu’elles soient du domaine de l’estime, de la sécurité d’emploi ou des perspectives de carrière . Le risque est encore aggravé si le salarié bénéficie d’un faible soutien social : manque de soutien par sa hiérarchie, comportements hostiles de collègues [1,2].
L’obligation de travailler d’une manière qui heurte la conscience professionnelle est associée au mal être principalement chez les hommes. L’exposition aux violences physiques ou verbales est associée au mal être principalement chez les femmes. Il en est de même en ce qui concerne le surinvestissement au travail, plus chez les femmes (OR 2,3 – IC 95% 1,8-2,9) que chez les hommes (OR 1,8 – IC 95% 1,4-2,3). Il est noté également un lien entre le mal être et la taille importante de l’entreprise (> 200 salariés) [1].
Références:
Qualité de la preuve: niveau 3 (données observationnelles).
Mots clés : Santé au travail – troubles psycho sociaux [Occupational Health - psychosocial factors].
Quels sont les troubles les plus fréquemment observés?
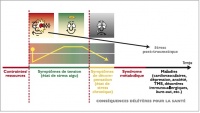
Les conséquences délétères pour la santé peuvent correspondre à un état de stress chronique réversible ou à des affections à plus long terme[1].
L’état de stress chronique correspond à l’apparition de différents symptômes réversibles après solution du problème:
- Physiques : douleurs (coliques, céphalées, troubles musculo-squelettiques) ; troubles du sommeil, de l’appétit et de la digestion ; essoufflement, oppression.
- Emotionnels : hypersensibilité, excitation, angoisse, tristesse.
- Intellectuels : difficultés de concentration, manques d’initiatives.
avec répercussions sur le comportement : prise de médicaments, alcool, excitants, repli sur soi, diminution des activités sociales.
Si l’adaptation est impossible des altérations peuvent devenir irréversibles:
- Syndrome métabolique : obésité, hypertension, dyslipidémie.
- Diminution de la résistance aux infections, maladies immuno-allergiques, colites fonctionnelles, ulcères gastro-duodénaux.
- Conséquences cardiovasculaires : atteinte coronarienne, AVC, augmentation du risque de mortalité cardiovasculaire [2,3].
- Problèmes de santé mentale : dépression, troubles anxieux. La fréquence du suicide attribué au travail est mal connue. Des études complémentaires sont nécessaires.
- Le « burn-out », syndrome d’épuisement physique et mental (épuisement émotionnel, désinvestissement relationnel, auto-dévalorisation), atteint plus spécifiquement les professionnels en relation d’aide, assistance, soin ou formation.
Références:
[3] Kivimäki M, Nyberg ST, Batty GD, Fransson EI, Heïkkila K, Alfredsson L, Bjorner JB, et al. Job strain as a risk factor for coronary heart disease: a collaborative meta-analysis of individual participant data. Lancet 2012; 380: 1491–7.
Qualité de la preuve: niveau 3 (données observationnelles)
Mots clés: Santé au travail – stress - troubles psycho sociaux [Occupational Health – stress - psychosocial factors].
Certains secteurs d’activité sont-ils plus à risque?
Le stress au travail n’épargne aucun secteur d’activité.
Une enquête européenne à travers 7 pays dont la France a permis d’identifier comme secteurs plus particulièrement à risque de stress en lien avec le travail:
- les services sociaux et sanitaires,
- l’éducation,
- l’administration publique,
- le secteur bancaire,
- le transport et le fret,
- l’hôtellerie et la restauration,
- la police.
D’autres secteurs non cités ne sont pas pour autant épargnés: grande distribution, travail à la chaîne, activité technico-commerciale.
Références:
Qualité de la preuve: niveau 3 (données observationnelles)
Mots clés: Santé au travail – stress – troubles psychosociaux - situation professionnelle [Occupational Health – stress - psychosocial factors – occupationnel status].
Que peut (doit) faire le médecin face à une suspicion de harcèlement au travail?
Les médecins ne doivent pas méconnaître ou négliger les signes d’alerte. Mais en aucun cas le praticien ne peut mentionner le « harcèlement moral » ce qui équivaut à une mise en cause de tiers et pourrait de ce fait l’exposer à des poursuites.
L’expression de « harcèlement » correspond à une définition juridique dans le code du travail et aucunement médicale : «le harcèlement moral se manifeste par des agissements répétés qui ont pour objet ou pour effet une dégradation des conditions de travail susceptible de porter atteinte aux droits de la personne du salarié au travail et à sa dignité, d’altérer sa santé physique ou mentale ou de compromettre son avenir professionnel» [1]. Il peut y avoir harcèlement indépendamment d’une intention de son auteur, du simple fait, par exemple, de problèmes organisationnels du travail.
L’enjeu est le dépistage devant un mauvais état de santé responsable d’arrêts maladies répétés. Le médecin ne peut avoir de stricte neutralité mais les contraintes ressenties relèvent par nature du vécu subjectif de son travail par l’intéressé. La première mesure est d’aider le patient à exprimer ce ressenti et ses conséquences.
La procédure est d'inciter le patient à faire une déclaration d’accident de travail, description purement factuelle des plaintes et symptômes observés, sans aucune allusion à une notion de harcèlement, ni relation de cause à effet, ce qui équivaudrait à une mise en cause d’autrui. En l’absence de déclaration préalable ce certificat aura pour effet d’alerter l’entreprise et le médecin du travail [2].
A défaut un simple arrêt de maladie pourra servir de repère pour permettre à l’employé, en cas de répétition, d’établir un lien avec ses conditions de travail.
Dans la fonction publique, contrairement au régime général, c’est au fonctionnaire d’apporter la preuve de la survenue de l’accident et de sa relation directe avec l’exercice de ses fonctions. Pour que l’état de souffrance au travail soit reconnu, il faut nécessairement que la victime ait déposé une plainte et qu’elle dispose de témoins des faits. Dans tous les cas, les médecins agréés de la commission de réforme adressent la victime à un expert psychiatre agréé, afin d’éliminer toute pathologie psychiatrique sous-jacente [2].
Références:
Qualité de la preuve: niveau 3.
Mots clés : Santé au travail – troubles psycho sociaux - certificats [Occupational Health - psychosocial factors - certificates].
Quel est le rôle du médecin du travail?
Tout salarié en état de souffrance morale au travail peut demander une consultation au médecin du travail.
Le médecin du travail a un rôle clé de conseil, défini par le code du travail, à la fois auprès des salariés, des employeurs, des représentants du personnel et des services sociaux. Il veille notamment à:
- l’amélioration des conditions de vie et de travail dans l’entreprise,
- l’adaptation des postes et rythmes de travail à la santé physique et mentale, en vue de préserver le maintien dans l’emploi,
- la protection des travailleurs contre l’ensemble des nuisances,
- la prévention et l’éducation sanitaire dans le cadre de l’établissement en rapport avec l’activité professionnelle.
- ………..[1].
Il a obligation d’informer l’employeur qui a lui même obligation de résultat pour ce qui concerne l’évaluation des risques professionnels.
D’autres intervenants sont par ailleurs concernés. Il existe dans de nombreuses régions des consultations multidisciplinaires (psychiatres, médecins du travail, juristes, psychologues, etc.) spécialisées dans la prise en charge de la souffrance au travail, auxquelles peut être adressé tout salarié s’estimant victime de maltraitance, harcèlement, conflits, dégradation majeure des relations professionnelles.
Référence:
[1] Code du travail. Article R4623-1. Version du 01/07/2012.
Qualité de la preuve: données réglementaires.
Mots clés : Santé au travail – troubles psycho sociaux [Occupational Health - psychosocial factors].
La souffrance morale au travail peut-elle être reconnue comme une maladie professionnelle?
La souffrance morale au travail ne correspond pas aux critères d’un tableau de maladie professionnelle.
Cependant tout salarié peut demander un recours devant le Comité Régional de Reconnaissance des Maladies Professionnelles (CRRMP) qui statuera sur le lien possible entre la pathologie et les conditions de travail [1].
Toutefois une telle reconnaissance sera ensuite incompatible avec toute demande ultérieure d’invalidité ce qui peut poser problème en cas de séquelles traumatiques graves.
Référence:
[1] INRS. Guide pour les comités régionaux de reconnaissance des maladies professionnelles. Documents pour le médecin du travail. 2010 ;n° 121.
Qualité de la preuve: données réglementaires.
Mots clés: Santé au travail – troubles psycho sociaux – maladie professionnelle [Occupational Health - psychosocial factors – occupational diseases].