BPCO
Projet collaboratif et formulaire pour poster vos questions et/ou vos commentaires
Ce wiki est un projet collaboratif, auquel chacun peut apporter sa pierre, soit par les questions issues de sa pratique pour lesquelles les réponses sont incertaines ou absentes, soit par les réponses qu'il souhaite lui-même apporter.
Vous devez pour cela vous entrer votre question ou votre commentaire en utilisant notre formulaire en ligne ici...
Faut-il dépister la BPCO ?
Le principe du dépistage spirométrique de la BPCO en population générale est controversé. Il n’ y a pas de données montrant une efficacité sur la prise en charge des patients dépistés avant l’apparition des signes cliniques[1].
Différentes méta analyses et revues systématiques dans 28 pays entre 1990 et 2004 prouvent que la prévalence de la BPCO est significativement plus importante après 40 ans, chez les hommes plus que chez les femmes, chez les fumeurs et anciens fumeurs plus que chez les non fumeurs [1]. Mais la plupart des données nationales montrent que moins de 6% des adultes concernés savent qu’ils souffrent de BPCO ce qui témoigne d’une sous reconnaissance et d’un sous diagnostic.
Le diagnostic de BPCO doit être évoqué à l’interrogatoire et par l’examen clinique : dyspnée, toux chronique, expectoration, intolérance à l’effort, réveils nocturnes, wheezing, œdème des chevilles, antécédents de tabagisme [1,2,3].
Le simple examen clinique a une faible sensibilité mais une forte spécificité > 90% améliorée par l’interrogatoire. L’absence de tabagisme associée à l’absence de wheezing à l’examen est la combinaison la plus fiable pour éliminer une obstruction bronchique [4].
La spirométrie sera utilisée pour confirmation d’un diagnostic de BPCO mais pas en dépistage chez des individus sans symptomatologie respiratoire (recommandation forte mais qualité de la preuve modérée) [1,2,3].
Dépistage ou non le sevrage tabagique est la priorité.
Références
[2] HAS. Auto-questionnaire. Dépistage BPCO. Faites le test : aurais-je une BPCO ?.
[4] Qaseem A, Wilt TJ, Weinberger SE, Hanania NA , Criner G, Van der Mole T et al. Diagnosis and Management of Stable Chronic Obstructive Pulmonary Disease: A Clinical Practice Guideline Update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society. Ann Intern Med. 2011;155:179-191.
Qualité de la preuve : niveau 3
Mots clés : BPCO – dépistage – spirométrie [COPD – screening – spirometry]
Comment confirmer le diagnostic de BPCO?
Le diagnostic de BPCO doit être envisagé chez tout patient essoufflé, toussant, crachant ayant un antécédent d’exposition à un facteur de risque en particulier le tabac mais aussi à une exposition professionnelle ou domestique. Une spirométrie est nécessaire pour la confirmer [1,2].
La BPCO est une maladie respiratoire chronique définie par une obstruction permanente et progressive des voies aériennes. Un rapport VEMS (Volume Expiratoire Maximal à la première Seconde)/CVF (Capacité Vitale Forcée) < 70 % après administration d’un bronchodilatateur confirme le diagnostic [1,2] .
La dyspnée est un signe cardinal de la BPCO, c’est une cause importante de handicap et d’anxiété.
La toux est souvent le premier signe, rapportée par le patient à son tabagisme ou à son environnement. Au début de la maladie, elle peut être intermittente puis elle devient quotidienne, souvent tout au long de la journée. Elle peut être improductive. Elle est parfois absente.
L’expectoration est habituelle. Une expectoration régulière durant 3 mois ou plus pendant 2 années consécutives définit la bronchite chronique. Une respiration sifflante et une oppression thoracique ne sont pas spécifiques de la BPCO.
Fatigue, anorexie, amaigrissement sont courants chez les patients sévèrement atteints.
La recherche d’un cancer du poumon, d’une tuberculose, de pathologies associées (cardio-vasculaires, apnées du sommeil, anémie) est recommandée. Une radiographie pulmonaire ne permet pas de faire un diagnostic de BPCO. Elle permet de diagnostiquer une pathologie associée, elle est recommandée lors du bilan initial (Grade B).
Un scanner pulmonaire n’est pas recommandé en routine (Grade C).
Malgré toute son importance l’examen clinique est rarement suffisant. La spirométrie reste le test objectif le plus facilement reproductible et valide de mesure de la limitation de la fonction respiratoire [1].
Références :
[2] HAS. Bronchopneumopathie chronique obstructive. Guide du parcours de soins. 2014.
Qualité de la preuve : niveau 2
Mots clés : BPCO – diagnostic (COPD - diagnosis)
Comment différencier asthme et BPCO ?
La BPCO est caractérisée par une obstruction des voies respiratoires non complètement réversible, sans changement notable sur plusieurs mois et habituellement progressive sur le long terme[1].
Elle est définie comme une réduction du rapport VEMS (Volume Expiratoire Maximal par Seconde)/ CVF (Capacité Vitale Forcée) <70% [1,2].
La recherche d’un cancer, d’une anomalie cardiaque, pulmonaire ou pleurale, nécessite une radiographie thoracique systématique. Une dyspnée isolée doit faire évoquer une insuffisance cardiaque. Une tuberculose pulmonaire sera évoquée chez les sujets à risque. Le diagnostic différentiel avec un asthme peut être difficile et l’association des deux est toujours possible [2].
Des données cliniques peuvent aider à faire la différence. En faveur d’un asthme :
- l’âge souvent avant 35 ans.
- L’absence de notion de tabagisme, bien que toujours possible.
- L’absence de toux productive.
- La variabilité de la dyspnée.
- Un essoufflement nocturne avec sifflements.
- La variabilité des symptômes au cours de la journée et selon les jours.
complétées par les mesures des débits expiratoires :
- augmentation de plus de 400 ml du VEMS après broncho dilatateurs
- augmentation de plus de 400 ml du VEMS après 30 mg/J de prednisone x 15 jours.
- Variabilité d’au moins 20% du Débit Expiratoire de Pointe (DEP) à des mesures répétées d’un jour à l’autre ou nocturnes versus diurnes [2].
Mais la réversibilité habituellement importante pour le diagnostic d’asthme peut manquer chez des patients ayant un long passé asthmatique[3].
Références:
[2] HAS. Bronchopneumopathie chronique obstructive. Guide du parcours de soins. 2014.
[3] Mishima M. Physiological Differences and Similarities in Asthma and COPD Based on Respiratory Function Testing. Allergology International. 2009;58:333-40.
Qualité de la preuve : niveau 2.
Mots clés' : BPCO – asthme [COPD – asthma]
Comment évaluer la sévérité de la BPCO ?
L’évaluation de la sévérité de la BPCO repose sur les symptômes du patient, la sévérité des anomalies de la spirométrie, le risque d’exacerbation défini comme une aggravation des symptômes, la présence de comorbidités.
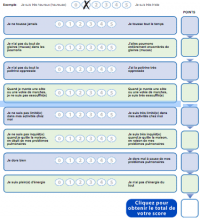
- Auto-évaluation par le patient de son état de santé (toux, expectoration, dyspnée, oppression thoracique, limitations des activités domestiques, inquiétude, sommeil, énergie) sur une échelle allant de 0 à 40 : COPD Assessment Test (CAT score).
- Évaluation de la dyspnée basée sur l’échelle modifiée du British Medical Council (MMRC Dyspnea Scale) [1]
- 0 : dyspnée pour des efforts soutenus (montée de 2 étages).
- 1 : dyspnée lors de la marche rapide ou en pente.
- 2 : dyspnée à la marche sur terrain plat en suivant quelqu’un de son âge.
- 3 : dyspnée obligeant à s’arrêter pour reprendre son souffle après quelques minutes ou une centaine de mètres sur terrain plat.
- 4 : dyspnée au moindre effort
- La spirométrie permet de classer les patients en 4 stades basés sur le VEMS (Volume Expiratoire Maximal à la première Seconde) prédit après administration d’un bronchodilatateur:
- léger : VEMS ≥ 80% (GOLD 1)
- modéré : 50% ≤ VEMS ≤ 80% (GOLD 2)
- sévère : 30% ≤ VEMS < 50% (GOLD 3)
- très sévère : VEMS < 30% (GOLD 4)
- Suivant le risque de complications les patients peuvent être classés en 4 groupes [2]:
- A = risque faible : peu symptomatique, GOLD 1 ou 2 et/ou 0 à 1 exacerbation par an sans hospitalisation et un CAT score <10 ou une dyspnée stade 0 ou 1.
- B = risque faible : symptomatique, GOLD 1 ou 2 et/ou 0 à 1 exacerbation par an sans hospitalisation et un CAT score ≥ 10 ou une dyspnée stade 2 ou plus
- C = risque important : peu symptomatique, GOLD 3 ou 4 et/ou plus de 2 exacerbations par an ou une ou plusieurs hospitalisations et un CAT score <10 ou une dyspnée stade 0 ou 1.
- D = risque important, symptomatique GOLD 3 ou 4 et/ou 2 ou plus exacerbations par an ou une ou plusieurs hospitalisations et un CAT score ≥ 10 ou une dyspnée stade 2 ou plus
Cette évaluation va permettre une prise en charge optimale de la maladie.
Références
[1] HAS. Bronchopneumopathie chronique obstructive. Guide du parcours de soins. 2014
Qualité de la preuve : niveau 2.
Mots clés : BPCO – évaluation de la maladie [COPD- assessment of disease].
Quelle prise en charge non médicamenteuse de la Bronchopneumopathie chronique obstructive stable (BPCO) ?
L’identification et la réduction de l’exposition aux facteurs de risques sont les étapes les plus importantes de la prévention et du traitement de la BPCO[1].
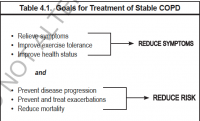
Le traitement a pour buts d’améliorer les symptômes, la qualité de vie, la tolérance à l’effort et d’éviter les exacerbations [1,2].
- L’arrêt du tabac est l’objectif prioritaire. C’est la seule mesure qui peut arrêter le déclin de la fonction respiratoire et réduire la mortalité (Niveau de preuve 1).
- Sont également recommandés :
- L’arrêt d’une exposition professionnelle (Niveau de preuve 4)
- La réduction de l’exposition à la pollution de l’air (Niveau de preuve 2)
- La pratique d’une activité physique quotidienne (Niveau de preuve 3)
La réhabilitation respiratoire doit être proposée à tous les patients souffrant d’une incapacité (dyspnée, diminution de la tolérance à l’effort) ou d’un handicap social ou professionnel.
- Elle comporte entrainement physique, sevrage tabagique, conseils nutritionnels, éducation du patient, prise en charge psychologique et sociale. Le drainage bronchique est à envisager en cas d’exacerbation l’effet restant incertain dans la BPCO stable [3].
- Elle nécessite une prise en charge multidisciplinaire au mieux dans le cadre de stages (hospitalisation complète ou de jour ou réseaux structurés de réhabilitation respiratoire) [2].
- Elle améliore :
o La capacité à l’effort (Niveau de preuve 1)
o La dyspnée (Niveau de preuve 1),
o La qualité de vie (Niveau de preuve 1),
o Le nombre d ‘hospitalisations (Niveau de preuve 1),
o L’anxiété et la dépression liées à la BPCO (Niveau de preuve 1),
o La survie (Niveau de preuve 2)
o La récupération après hospitalisation (Niveau de preuve 1),
o L’effet des bronchodilatateurs à longue durée d’action (Niveau de preuve 2)
- Ses bénéfices vont au delà de la période d’entrainement (Niveau de preuve 2)
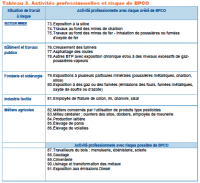
Une prise en charge au titre de maladie professionnelle peut être réalisée :
- Régime général : tableaux 90, 91 & 94.
- Régime agricole : tableau 54.
- Pour les autres BPCO ne faisant pas l'objet d'un tableau de maladie professionnelle, il est possible de demander la reconnaissance en maladie professionnelle par le comité régional de reconnaissance des maladies professionnelles (CRRMP) mais à la condition que le taux d'incapacité permanente partielle consécutif soit supérieur à 25 %.
Les vaccinations anti grippale et anti pneumococcique sont recommandées [1,2].
Références
[2] HAS. Bronchopneumopathie chronique obstructive. Guide du parcours de soins. 2014.
[3] Osadnik CR, McDonald CF, Jones AP, Holland AE. Airway clearance techniques for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2012;3:CD008328.
Mots clés : BPCO – traitement non pharmacologique - drainage bronchique [COPD – non pharmacologic treatment - airway clearance]
Quelle stratégie de prise en charge médicamenteuse de la BPCO stable?
Le traitement sera adapté en se fondant sur le niveau de risque du patient
- Groupe A (risque faible, peu symptomatique) : il n’y a pas de preuve d’efficacité des médicaments pour les patients ayant un VEMS >80%. Un bronchodilatateur à courte durée d’action utilisé à la demande est recommandé. L’alternative est la prescription d’un bronchodilatateur à longue durée d’action, avec des éléments de preuve faibles (niveau 3)
- Groupe B (risque faible, symptomatique) :un bronchodilatateur à longue durée d’action est recommandé. Il n’y a pas de preuve pour recommander une molécule particulière, le choix dépendra de l’amélioration ressentie par le patient.
- Groupe C (risque élevé, peu symptomatique) : le premier choix recommandé est l’association corticostéroïde inhalé/beta2 mimétique à longue durée d’action ou d’un anticholinergique à longue durée d’action. Une alternative est l’association de deux bronchodilatateurs à longue durée d’action. Ces recommandations ne reposent pas sur des preuves établies du fait du manque d’études suffisantes.
- Groupe D (risque élevé, symptomatique) : : le premier choix recommandé est l’association corticostéroïde inhalé/beta2 mimétique à longue durée d’action ou d’un anticholinergique à longue durée d’action (Niveau de preuve 2 basé sur des études à court terme). Il est possible d’associer les trois classes de médicaments inhalés.
Mots clés: BPCO – traitement médicamenteux [COPD – drug therapy]
Peut-on prévoir le risque d’exacerbation de BPCO ?
Une exacerbation est définie par une aggravation des symptômes respiratoires du patient au delà des variations quotidiennes habituelles et qui conduit à un changement de traitement.
Le diagnostic s’appuie exclusivement sur la clinique devant une aggravation aigue, durant plus de 48 heures, des symptômes habituels : dyspnée, toux et expectoration [1,3]. Plusieurs facteurs peuvent déclencher des exacerbations: le plus souvent une infection des voies aériennes, qu’elle soit bactérienne ou virale, une pollution de l’air, une interruption du traitement, la survenue de comorbidités pleuro-pulmonaires ou cardiologiques (insuffisance cardiaque, arythmie). Plusieurs mécanismes peuvent se cumuler chez un même patient. Mais dans 1/3 des cas d’exacerbation sévère aucune cause spécifique ne peut être retrouvée [3].
La fréquence et la gravité des exacerbations augmentent avec le degré de sévérité de la BPCO. Une étude longitudinale (ECLIPSE) a comparé 2138 patients âgés de 40 à 75 ans ayant une BPCO GOLD 2 à 4, une histoire de tabagisme ≥ 10 paquets/année, un VEMS après bronchodilatateur < 80%, à 566 sujets contrôle de même âge ayant un VEMS > 85%, 343 fumant > 10 paquets / année et 233 < 1 paquet année. Au cours de la première année de suivi le taux des poussées d’exacerbation est de 0,85 chez les patients au stade GOLD 2, 1,34 au stade 2 et 2 au stade 4. Surtout 22% des patients au stade 2, 33% au stade 3 et 44% au stade 4 auront deux ou plusieurs exacerbations lors de la première année de suivi [4,5].
Les exacerbations altèrent la qualité de vie, la fonction respiratoire et augmentent la mortalité surtout chez les patients hospitalisés. La fréquence des épisodes antérieurs d’exacerbation est le meilleur élément prédictif de récidive [4].
Références:
[2] HAS. Bronchopneumopathie chronique obstructive. Guide du parcours de soins. 2014.
Qualité de la preuve : niveau 2
Mots clés : BPCO – exacerbation de la maladie [COPD – disease exacerbation].
Quand une hospitalisation doit-elle être envisagée en cas d’exacerbation de BPCO ?
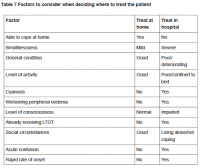
La prise en charge ambulatoire ou en milieu hospitalier d’une exacerbation de BPCO dépend de sa sévérité, de la sévérité d’une maladie sous-jacente et de l’environnement.
Plus de 80% des exacerbations peuvent être prises en charge en ambulatoire avec un traitement associant broncho dilatateurs, corticostéroïdes et antibiotiques en cas d’expectoration purulente. [1,2].
L’évaluation d’une exacerbation est basée sur [1-3] :
- l’historique de la BPCO :
- sévérité basée sur l’importance de la restriction ventilatoire ;
- nombre total d’épisodes d’exacerbations et nombre d’hospitalisations ;
- comorbidités et traitements en cours ;
- recours antérieurs à une assistance respiratoire ;
- la sévérité de l’exacerbation :
- utilisation des muscles respiratoires accessoires; mouvements thoraciques paradoxaux ;
- aggravation ou apparition d’une cyanose; œdèmes périphériques ; instabilité hémodynamique ;
- confusion mentale.
Une exacerbation sévère avec insuffisance respiratoire aiguë est une urgence médicale. Un patient hospitalisé pour exacerbation doit être considéré comme à risque de nouvelle exacerbation[1].
Références:
[1] HAS. Bronchopneumopathie chronique obstructive. Guide du parcours de soins. 2014.
Qualité de la preuve : niveau 1.
Mots clés : BPCO – exacerbation – soins ambulatoires – hospitalisation [COPD – disease exacerbation – outpatient cares - hospitalization].
Quel traitement ambulatoire d’une exacerbation en l’absence d’hospitalisation ?
Le traitement repose avant tout sur les bronchodilatateurs ; les antibiotiques ne sont recommandés qu’en cas de franche purulence verdâtre des crachats et/ou de dyspnée de repos ou au moindre effort[1].
Les beta2 mimétiques à courte durée d’action[1,2] associés ou non à un anticholinergique à courte durée d’action sont habituellement prescrits (Niveau de preuve 3). Il n’y a pas d’étude évaluant les beta2 mimétiques à longue durée d’action associés ou non aux corticoïdes inhalés. Il n’y a pas de différence retrouvée sur le VEMS entre inhalateur doseur (avec ou sans chambre d’inhalation) et nébuliseur.
Les corticoïdes [1,2,5,6] par voie générale améliorent le VEMS et la PaO2, ils réduisent le risque d’échec du traitement, le pourcentage de rechute précoce (Niveau de preuve 1). Ils n’ont pas d’effet sur la mortalité à un mois. Une dose de 40 mg de prednisone pendant 5 jours est recommandée (Niveau de preuve 2). Les corticoïdes exposent à des effets indésirables. La voie parentérale n’offre pas d’avantages par rapport à la voie orale.
Les preuves sur les antibiotiques reposent sur des études chez les malades hospitalisés, les preuves sont moins nettes en ambulatoire [1,2,4]. Ils peuvent être prescrits si le patient présente :
- Les 3 signes suivants (Niveau de preuve 2):
- une majoration de sa dyspnée,
- une majoration du volume de son expectoration,
- Une purulence de son expectoration
- Deux de ces 3 signes seulement si augmentation de la purulence de l’expectoration (Niveau de preuve 3).
- L’antibiotique sera donné pour une durée de 5 à 10 jours (Niveau de preuve 4).
- On prescrira une aminopénicilline associée ou non à l’acide clavulanique, un macrolide ou une tétracycline.
La kinésithérapie n’est pas signalée dans les recommandations anglo-saxonnes . Son intensification est recommandée par l’HAS[1] qui n’en précise pas les modalités. Une revue Cochrane [3] conclue sur un bénéfice minime du drainage bronchique.
Références :
[1] HAS. Bronchopneumopathie chronique obstructive. Guide du parcours de soins. 2014.
Mots clés : BPCO – exacerbation de la maladie – traitement médicamenteux [COPD – disease exacerbation – drug therapy]
Quelle indication pour l’oxygénothérapie dans la broncho-pneumopathie chronique (BPCO) ?
La BPCO est l’indication principale de l’oxygénothérapie au long cours à domicile [1].
1/ Oxygénothérapie de longue durée (OLD) : elle est indiquée pour les patients qui ont [1-4]:
- Une Pa O2 diurne ≤ 55 mm Hg sur deux mesures à 3 semaines d’intervalle (niveau de preuve 2)
- Ou si Pa O2 comprise entre 56 et 59 mm Hg si l’un ou l’autre des éléments suivants sont présents (niveau de preuve 2):
- Signes cliniques de cœur pulmonaire chronique (CPC) et/ou signes diagnostic avéré d’hypertension artérielle pulmonaire (HTAP – pression artérielle pulmonaire moyenne > 25 mm Hg).
- Désaturations artérielles en O2 nocturnes sans relation avec des apnées du sommeil (Sa O2 < 90% plus de 30% du temps d’enregistrement.
- Une polyglobulie (Ht > 55%)
Elle n’est bénéfique que si durée > 15 heures par jour. L’objectif est d’obtenir une Pa O2 au repos ≥60 mm Hg ou une Sa O2 >90 % (niveau de preuve 3).
2/ Oxygénothérapie de déambulation:
- Chez les patients sous OLD :
- Elle permet de préserver la mobilité et de conserver une activité physique optimale.
- Et améliore la qualité de vie.
- Elle n’est pas indiquée chez les patients ne bénéficiant pas d’une OLD, même si Sa O2 < 90%.
- Elle doit faire l’objet d’une évaluation de l’évolution de l’ampleur de la désaturation et de l’amélioration des capacités physiques [3].
- En dehors de l’OLD elle peut être indiquée pour un réentrainement à l’effort uniquement dans le cadre de programmes de réhabilitation respiratoire, mais ne sera pas poursuivie après [HAS].
- Les déplacements seront préparés avec le prestataire de transport [4].
3/ Oxygénothérapie nocturne. Elle n’a pas d’indication en dehors de l’OLD après avoir éliminé un syndrome d’apnées du sommeil [4].
L’administration d’oxygène plus de 15 heures par jour chez les patients qui souffrent d’une insuffisance respiratoire chronique avec une hypoxémie de repos sévère améliore la qualité de vie et augmente la survie. Les meilleurs bénéfices sont obtenus avec une administration au moins 20 h par jour [3]. (Niveau de preuve 2)
Références:
[4] HAS. Bronchopneumopathie chronique obstructive. Guide du parcours de soins. 2014.
Mots clés : BPCO – oxygénothérapie [COPD- oxygenotherapy]
Peut-on prescrire de la morphine ou des benzodiazépines (BZD) chez des patients présentant une BPCO avec insuffisance respiratoire sévère ?
Des essais randomisés ont montré que de faibles doses de morphine à libération prolongée per os peuvent améliorer une dyspnée chronique réfractaire [1].
2249 patients ≥ 45 ans présentant une BPCO, sous oxygénothérapie au long cours, à l’exclusion de ceux présentant un cancer du poumon, ont été suivis sur 4 ans. 76% ont du être hospitalisés pendant la période de suivi et 50% sont décédés. Aucun n’a été perdu de vue.
Les BZD et les opioïdes n’ont pas été associés à une augmentation des hospitalisations (HR respectivement 0,98 et 0,98). Les BZD étaient associées à une augmentation de la mortalité parallèlement à l’augmentation des doses. Avec les opioïdes l’augmentation de la mortalité, nulle avec des faibles doses ≤ 30 mg/jour d’équivalent morphine d’opioïdes faibles (tramadol, codéine, dextropropoxyphène) (HR 1,03 ; IC 95% : 0,84 – 1,26), augmentait de façon dose dépendante pour de plus fortes doses d’opioïdes forts (oxycodone, morphine, fentanyl) (HR 1,21 ; 1,02 – 1,44). Il n’y avait pas de modification en cas d’hypercapnie [1].
Dans une autre étude [2] 48 participants âgés en moyenne de 76 ans n’ayant pas eu auparavant de traitement par opioïdes et bénéficiant d’une oxygénothérapie ont été randomisés dans un essai en double aveugle, recevant pour quatre jours 20 mg par voie orale de morphine à libération prolongée suivie de quatre jours de placebo, ou vice versa. 10 participants sont sortis de l’étude, 5 pendant la période « traitement » et 5 pendant la période « placebo ».
Les résultats montraient sous morphine une amélioration significative du score de dyspnée sur une échelle visuelle analogique de 6,6 mm le matin (p=0,011) et 9,5 mm le soir (p=0,006), une diminution des troubles du sommeil en rapport avec la dyspnée (p=0,039) ainsi qu’une amélioration des performances physiques et de la sensation de bien être. Les résultats montraient sous morphine une amélioration significative du score de dyspnée sur une échelle visuelle analogique de 6,6 mm le matin (p=0,011) et 9,5 mm le soir (p=0,006), une diminution des troubles du sommeil en rapport avec la dyspnée (p=0,039) ainsi qu’une amélioration des performances physiques et de la sensation de bien être. Les effets négatifs sur la fréquence respiratoire n’étaient pas significativement différents entre les deux périodes sous traitement (moyenne 20) ou sous placebo (moyenne 21) (p=0,143).
De faibles doses de morphine ≤ 30mg / jour sont susceptibles d’améliorer la sensation d’essoufflement au repos et pour des exercices minimes chez des patients présentant une insuffisance respiratoire chronique sévère réfractaire [1].
Références.
[1] Ekström MP, Bornefalk-Hermansson A, Abernethy AP, Currow DC. Safety of benzodiazepines and opioids in very severe respiratory disease: national prospective study. BMJ 2014;348:g445 doi: 10.1136.
[2] Abernethy AP, Currow DC, Frith P, Fazekas BS, McHugh A, Bui C. Randomised, double blind, placebo controlled crossover trial of sustained release morphine for the management of refractory dyspnoea. BMJ. 2003 ;327)7414) :523-8.
Qualité de la preuve : niveau 3
Mots clés : BPCO – dyspnée – benzodiazépines – Opioïdes [COPD – dyspnea – benzodiazepines – opioids].